Um medicamento feito com base no conceito de Ciência aberto, livre de patentes, sem fins lucrativos e pronto para se tornar genérico tornou-se a primeira opção para tratar crianças com malária no brasil.
A droga, que começou a ser distribuída por Sistema Único de Saúde (SUS) no mês de junho durante todo Região amazônicaé o resultado de mais de duas décadas de pesquisas e muitos debates, liderados pela ONG Iniciativa Medicamentos para Doenças Negligenciadas (DNDi) e pelo Instituto de Tecnologia de Fármacos da Fundação Oswaldo Cruz (Farmanguinhos-FioCruz).
Além da distribuição gratuita no Brasil, os responsáveis pela inovação se comprometeram a compartilhar a “receita” do medicamento com qualquer entidade interessada em produzi-lo para outras partes do mundo — uma empresa de Índiaaliás, já passou por este processo de transferência de tecnologia e fabrica o medicamento para países asiáticos onde a malária também é um problema.
Vale lembrar que essa doença é causada pelo protozoário Plasmódiotransmitido por picadas de mosquito Anófelespopularmente conhecido no Brasil como carapanã, muriçoca ou mosquito-prego.
Os principais sintomas da infecção vão desde febre alta, calafrios, tremores, sudorese e dor de cabeça até convulsões, alteração da consciência e sangramento. As crianças são um dos grupos mais afetados pela doença.
Entre as vantagens da nova terapia, especialistas ouvidos pela BBC News Brasil citam o tempo reduzido de tratamento, as doses padronizadas, feitas especificamente para crianças, e o menor risco de desenvolver resistência do agente causador da malária ao regime terapêutico. (entenda mais abaixo).
Uma grande preocupação na virada do século
O médico André Siqueira, do Instituto Nacional de Infectologia Evandro Chagas (INI-Fiocruz), explica que, em meados da década de 1950, cloroquina era o principal tratamento disponível contra a malária.
“Era um medicamento muito potente e eficiente, que permanecia na corrente sanguínea de três a quatro semanas e protegia as pessoas de uma nova infecção por esse protozoário”, caracteriza.
Mas já na década de 1960, especialistas começaram a notar em diversas partes do mundo que algumas espécies de Plasmódio desenvolveu resistência ao medicamento. Como resultado, este produto deixou de ser utilizado como terapia de primeira linha, pois sua eficácia diminuiu.
Entretanto, outros medicamentos (como os quininos) entraram em cena — mas os agentes patogénicos por detrás da malária rapidamente também encontraram formas de “evitar” a acção destes medicamentos.
“Na década de 1990, houve a retomada do uso de derivados de artemisinina, classe farmacêutica descoberta em meados das décadas de 1960 e 1970”, lembra Siqueira.
Na verdade, a descoberta da artemisinina rendeu o Prêmio Nobel de Medicina de 2015 ao farmacologista chinês Tu Youyou.
“A artemisinina é muito potente, mas tem meia-vida muito curta, o que exige estender o tratamento para mais dias”, ressalta o infectologista.
“E isto dificulta a adesão ao tratamento, pois a maioria das zonas afetadas pela malária apresentam baixo nível educacional, problemas socioeconómicos e sistemas de saúde frágeis”, acrescenta.
Todo este cenário fez com que a Organização Mundial da Saúde (OMS) soasse o alarme no início dos anos 2000: havia uma necessidade urgente de desenvolver novas soluções para lidar com a malária e a crescente resistência dos protozoários aos tratamentos disponíveis.
Foi neste contexto que teve início o projeto de desenvolvimento de um novo medicamento.
“Com base nas orientações da OMS, a ideia foi usar dois medicamentos diferentes, cada um com um mecanismo de ação diferente sobre o parasita, para evitar o surgimento de cepas resistentes”, afirma o farmacêutico Jorge Mendonça, diretor do Farmanguinhos.
“Ao mesmo tempo, pensamos em fazer um estudo para reduzir a concentração de cada um desses medicamentos, para diminuir possíveis eventos adversos, como vômitos”, acrescenta.
Com base nesse trabalho, os pesquisadores chegaram à fórmula do artesunato + mefloquina, também conhecido pela sigla ASMQ, tratamento que chegou recentemente às crianças dos estados amazônicos.
O artesunato deriva da artemisinina que, por sua vez, é uma substância encontrada na planta Artemísia anualque cresce no Sudeste Asiático e é tradicionalmente usado na medicina na China e na Índia.
A mefloquina é uma versão sintética do quinino, elemento da planta quina ou cinchona, típica da América do Sul.
Ou seja: o ASMQ traz princípios ativos que já eram conhecidos e utilizados pelos médicos. Porém, combina as moléculas de forma a garantir a recuperação do paciente com o menor número de doses possível para facilitar o tratamento e evitar a resistência dos protozoários no futuro.
O novo medicamento tem uma versão para adultos (que contém 100 miligramas de artesunato e 200 mg de mefloquina) e outra criada especificamente para crianças (artesunato 25 mg e mefloquina 50 mg).
Testes clínicos demonstraram que as doses são seguras e eficazes, além de adaptadas às condições tropicais (não perdem o princípio ativo devido ao calor, por exemplo). A versão pediátrica está aprovada para uso em crianças maiores de 6 meses de idade.
“O tratamento consiste em um comprimido ao dia, durante três dias, sem necessidade de ajuste de dose de acordo com o peso do paciente”, afirma o médico Sergio Sosa-Estani, diretor da DNDi na América Latina.
Para crianças muito pequenas, que ainda não conseguem engolir adequadamente, é possível esmagar o comprimido e diluí-lo com um pouco de água.
“Os pacientes já se sentem melhor no primeiro dia de tratamento”, destaca Mendonça. Na opinião do especialista, o ASMQ representa “o maior avanço no tratamento da malária nos últimos 15 anos”.
Segundo os pesquisadores, as duas moléculas que compõem o medicamento atuam em diferentes fases da replicação do protozoário nas células humanas. Com isso, a doença para de progredir e, consequentemente, a pessoa sente alívio dos sintomas.
Ainda segundo os responsáveis pela inovação, todos estes atributos são vitais no contexto em que é detectada a maioria dos casos de malária.
Em primeiro lugar, um tratamento curto, de apenas três dias, garante que o paciente cumpra o regime terapêutico recomendado – algo essencial para eliminar os parasitas e prevenir o desenvolvimento de resistências.
Em segundo lugar, a padronização das doses também facilita a vida dos médicos e cria protocolos mais fáceis de seguir.
E, terceiro, atende a uma demanda urgente que não é atendida há décadas — como você entende a seguir.
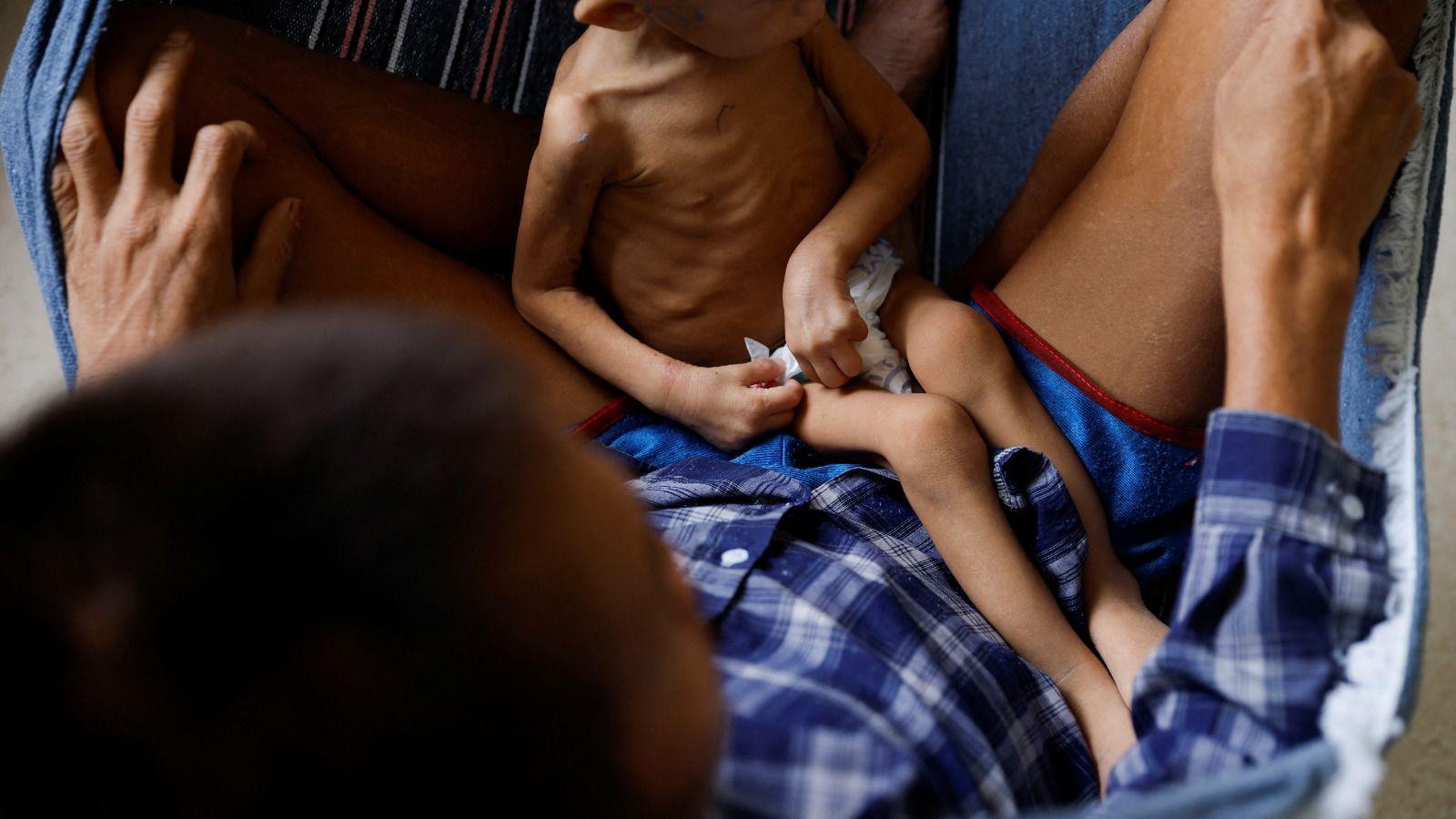
Mais negligenciados entre os já negligenciados
Dados compilados pelo Ministério da Saúde mostram que cerca de 130 mil casos e 62 mortes por malária foram registrados no país em 2022 — e 99% das infecções estão concentradas na região amazônica.
Entre 2013 e 2022, mais de 1,5 milhão de brasileiros tiveram a doença. Destes, 29% (ou quase um terço) tinham até 12 anos.
Mais recentemente, em janeiro de 2023, o Governo Federal declarou emergência de saúde pública no território Yanomami.
E, juntamente com a desflorestação, a mineração ilegal e a desnutrição, a malária foi também um dos factores que motivou esta decisão. A doença continua até hoje como uma das principais causas de internações e mortes entre os membros deste povo indígena.
Como se os dados sobre os impactos desta doença nas crianças já não fossem suficientemente relevantes, algumas pesquisas revelam como esta população mais jovem é “ignorada” no desenvolvimento e disponibilidade de tratamentos para muitos doenças negligenciadas — grupo que inclui condições como malária, dengue, esquistossomose e micoses profundas, entre outras.
Uma pesquisa realizada em 2019 mostra que, de 360 ensaios clínicos com novos tratamentos contra doenças negligenciadas, apenas 17% incluem pacientes menores de 18 anos.
A DNDi destaca ainda que, dos 47 medicamentos recomendados pela OMS para tratar essas doenças “esquecidas”, apenas sete possuem formulações destinadas aos mais jovens.
Neste contexto, a versão pediátrica do ASMQ começou a ser distribuída para reduzir esta disparidade e garantir uma opção para os casos mais graves de malária, causada por Plasmodium falciparum.
Este tipo específico de Plasmódio é responsável por cerca de 25% dos casos da doença na América Latina, segundo a FioCruz. A DNDi lembra que falciparum É a principal causa de casos graves de malária no Brasil.
Mas a chegada do novo medicamento à vanguarda, nos serviços de saúde, foi precedida de uma grande discussão entre especialistas da área.
Mendonça afirma que o processo de desenvolvimento do medicamento e sua aprovação pelas agências reguladoras (como a Anvisa no Brasil) foi concluído em meados de 2008. Em 2009, o medicamento foi incorporado ao Programa Nacional de Prevenção e Controle da Malária.
“Mas na época havia um certo receio entre os infectologistas de que a introdução generalizada desse medicamento levasse ao surgimento de novas cepas resistentes do parasita”, lembra o diretor de Farmanguinhos.
Essa dúvida gerou certa cautela na adoção do novo regime terapêutico — e exigiu a realização de novos estudos.
“Além disso, a experiência de outros países, principalmente do Sudeste Asiático, mostrou que a combinação artesunato + mefloquina até o momento não foi associada à resistência e o tratamento continua eficaz por muito tempo”, acrescenta Siqueira.
Com essas informações em mãos, a partir de 2019, criou-se um consenso entre especialistas e tomadores de decisão de que o novo medicamento poderia ser amplamente adotado no Brasil como primeira opção de tratamento.
“Mas logo depois, em 2020, veio a pandemia de covid-19 e não conseguimos começar a distribuir amplamente o ASMQ para as crianças”, explica Mendonça.
A situação só voltou ao normal em 2023 — e, como mencionado no início do relatório, os primeiros lotes da versão pediátrica do medicamento começaram a ser distribuídos em junho deste ano.
Segundo Farmanguinhos, cerca de 360 mil unidades do medicamento foram enviadas para o território Yanomami, que enfrenta emergência de saúde pública desde o ano passado.
Além disso, outros 259 mil comprimidos – metade para uso adulto e metade para uso pediátrico – serão fornecidos às secretarias estaduais de saúde dos estados amazônicos (Acre, Amazonas, Amapá, Pará, Rondônia, Roraima, Tocantins, Mato Grosso e Maranhão).
Segundo o instituto FioCruz, a criação do medicamento custou 7,8 milhões de euros (R$ 46 milhões na cotação atual), valor que foi financiado conjuntamente pela União Europeia, Reino Unido, Espanha, França e Holanda.
Por fim, Sosa-Estani acredita que o sistema colaborativo utilizado para a criação deste medicamento pode servir de inspiração na busca de soluções contra outras doenças negligenciadas.
“Este modelo bem sucedido de desenvolvimento farmacêutico colaborativo sem fins lucrativos ensinou-nos muitas lições valiosas sobre o desenvolvimento de novos tratamentos para outras doenças que requerem atenção urgente, como a própria doença. epidemia de dengue“, conclui.
empréstimo sobre a rmc o que é isso
empréstimos de banco
banco para pegar empréstimo
simulação emprestimo aposentado inss
empréstimo brasilia
empréstimo consignado para bpc loas
taxa de empréstimo consignado
simular empréstimo cnpj














